器官保存修复医疗器械行业发展痛点及市场空间预测
1、器官移植行业发展及趋势分析
器官移植是指将有活力的供体器官通过手术转移至患者体内,以替代已经丧失功能的器官。对于终末期肾病患者,肾脏移植是可行情况下的首选治疗方案;相比腹膜或血液透析,肾移植在长期存活率、生存质量和治疗成本等方面均有明显优势。对于肝脏、心脏、肺脏等的终末期疾病患者,器官移植常常是唯一有效的治疗方法,若不能及时移植,大部分患者将在短期内死亡。
随着器官移植手术技巧和免疫抑制用药方案的发展,加之公民器官捐献意识提高、OPO体系和器官分配网络规范推行,器官移植手术量总体上呈快速增长趋势。在全球新冠疫情蔓延前,全球器官移植手术量由2015年的12.74万例增长至2019年的16.64万例。
我国自2007年我国颁布实施《人体器官移植条例》,并于2010年启动公民逝世后器官捐献试点工作,公民逝世后捐献量逐步增加。我国的OPO体系逐渐整合并规范,保障器官获取与分配高效且公平;器官转运绿色通道建立,有资质开展器官移植手术的医生和医院数量增加,移植临床服务水平不断提升。根据《中国器官移植发展报告(2019)》数据,2019年我国器官捐献量和移植手术量分别为5,818例和26,121例,位居全球第二位;2015-2019年器官捐献量和移植手术量复合年均增长率分别为20.43%和19.53%,远超全球增长水平。2020年新冠疫情对全球医疗系统造成较大影响。新冠防疫和救治对医疗资源的使用,以及地区间流动限制等政策给各国的器官捐献和移植体系的运作效率带来重大考验。在美国,由于公民捐献意识高,OPO的运作成熟高效,2020年逝世后器官捐献数量继续创历史新高达到12,588例,同比增加6.05%,同期逝世后器官捐献手术量同比增长5.77%;而活体器官捐献数量受疫情影响达到十年最低水平,同比下降22.47%;因此,全年移植手术总量仅下降1.72%。在我国,2020年一季度后医疗系统即基本恢复正常运转,全年移植手术总量下降7.77%。以南美国家为代表的国家/地区,全年移植手术总量有较大的降幅。
总体上,重大器官衰竭患者对器官移植的需求不会由于新冠疫情而减少。各国在面对各自社会环境和医疗资源配置的考验下,在OPO体系运作的支撑下,仍在积极开展器官捐献和移植工作。
2、制约器官移植行业发展的痛点
虽然器官移植行业近十年来呈现积极向好的发展趋势,器官供体短缺和移植物术后长期存活率不高仍然是未来较长一段时间内制约器官移植发展的关键要素,是行业需要突破的痛点。
(1)器官移植供体短缺
尽管公民逝世后捐献的数量在逐年增加,器官供体数量仍远远小于移植等候名单的需求,这是全球的普遍情况。器官移植的手术量主要取决于供体器官捐献量。
国际器官捐献与移植注册数据显示,2020年底仍有超过34.54万名患者在等待器官移植,2020年内至少有23,103名肾脏移植等候名单内患者因未等到器官移植而去世。全球有逾266万名接受透析治疗的终末期肾病(ESRD)患者,尽管肾移植是最理想的治疗方式,但目前仅有5.65%ESRD患者能获得器官移植的机会。
供体短缺的矛盾在我国更为突出。2020年,美国器官捐献率每百万人口约38,器官移植的供需比约为1:4;我国公民逝世后器官捐献率每百万人口约3.6,器官移植的供需比约为1:30。在美国,2020年肾移植等候名单上的患者有28.86%接受了手术,根据美国肾脏病数据系统(USRDS)2021年报,美国的肾移植中位等候时间超过50个月;在中国,器官移植等候时间可能更长。
遗憾的是,在器官来源短缺的同时,目前仍存在大量边缘供体被浪费的现象。2020年美国供体器官的丢弃率高达21.3%。2019年《JAMA Internal Medicine》一篇研究显示,美国每年至少有3500个捐献肾脏被丢弃。采纳边缘供体、扩大器官来源是缓解供体器官短缺的直接途径,然而另一方面,这可能带来器官质量不佳、术后并发症多、远期预后差等问题。因此,权衡是否采纳边缘供体成为了器官移植临床的重要课题。对于供体器官而言,完善的器官保存、修复和评估能显著提升成功捐献的供肾的数量和质量,有宝贵的临床价值。
(2)器官移植术后长期存活率不高
移植手术技术和新型免疫抑制剂的发展,使得肾移植术后的短期生存率有大幅提升,但移植物慢性排斥反应使得移植物术后长期存活仍充满挑战。根据USRDS 2021年度报告,公民逝世后器官捐献/活体捐献的肾移植后十年生存率为49.5%/65.5%。延长器官移植术后长期存活率固然需要依托技术的发展,但另一方面,器官移植的患者常常由于对移植术后长期监测的认识不足,或由于定期坚持到院随访造成经济和时间上的困难,因而依从性不足,最终影响长期存活率。器官移植术后监测随访应当更加人性化,降低患者随访压力,同时通过各种途径让患者提升移植相关的知识和长期管理意识。
3、器官保存修复医疗器械行业发展分析
(1)器官保存修复的转运设备及耗材
1)器官保存及修复的技术概况
静态冷保存(SCS)即传统的“冰桶”保存,将离体器官放置于4℃左右的器官保存液中,通过低温环境抑制器官的新陈代谢和酶类的分解来减轻器官损伤。SCS目前仍是器官保护最常用的技术。然而,由于当下供体器官短缺形势严峻,世界各国都不得不采取措施扩大供体来源,采纳边缘供体(ECD),包括DCD、老年供者、肥胖供者等。使用DCD可使供体来源增加2.5-4.0倍,然而DCD供肾在血液循环停止后经历较长时间热缺血,使移植物功能延迟恢复(DGF)和原发性移植物无功能(PNF)发生率显著增加,DCD供肝的胆管并发症发生率显著升高。供体存在的如高血压、糖尿病、动脉粥样硬化等原发病也会增加DGF和PNF的发生。ECD采纳的标准需要在器官遗弃、供体短缺,和供肾质量不佳、并发症多之间审慎地选择。在这方面,SCS技术已经无法满足临床需要。
机械灌注将循环液及营养底物经供体器官动脉连续泵入,能够冲洗供体器官血管内红细胞、微血栓和代谢物,比SCS接近生理状态;并能通过动态监测灌注流量、阻力指数等参数评估器官活力,同步实现器官保存与修复。机械灌注技术对延长器官的保存时限,改善和评估器官质量具有重要价值。
2)肾脏机械灌注
1967年Belzer等人曾设计了第一台肾脏低温机械灌注装置,将低温氧合血浆灌注保存17小时后的肾脏成功移植入受者体内,但由于该机器体积庞大、操作繁复,未得到广泛临床应用。1969和1988年Collins和Belzer相继创制了器官保存液Collins液和UW液,肾脏SCS保存时间达到30小时,机械灌注技术研究的热度因此降低。
3)肝脏机械灌注系统
肝移植手术量在实体器官移植中排名第二。肝移植是很多终末期肝病的唯一有效治疗方法,也是一些遗传代谢疾病唯一有效的治疗手段。目前SCS仍是临床上主流的肝脏保存方式。然而,即使各项指标优秀的标准供肝在SCS条件下最多仅能保存12小时,ECD肝脏的保存时间更短,且供肝保存质量难以评估,丢弃率较高。2020-2021年英国仅29%DCD供肝最终移植入受者体内,在美国该数据为26%。因此,学界正将目光聚焦于肝脏机械灌注;已有许多研究表明机械灌注能显著减轻缺血再灌注损伤(IRI),改善ECD肝脏移植预后。目前肝脏机械灌注有常温机械灌注和低温机械灌注两条技术路线。肝脏常温机械灌注(NMP),灌注温度维持在35-38℃,器官处于生理代谢状态,耗氧量大,灌注需使用氧合的血液制品。优势在于可以通过胆汁生成和乳酸清除率来评估肝脏质量,作为平台未来有治疗递送的应用空间;缺点在于:短暂灌注中止也会造成肝脏二次缺血、血制品相关风险、操作复杂、灌注成本高。肝脏低温机械灌注(HMP),灌注温度维持在0-12℃,低温状态下肝脏代谢受抑制。优势在于低温下肝脏对缺血的耐受度更高,缺血造成的术后胆道并发症率降低,且短暂的技术故障不会导致器官热缺血损伤、造成功能丢失;缺点在于低温下肝脏功能评估指标较NMP少。
肝脏NMP和HMP有各自的优缺点,并不完全处于竞争关系,可服务于不同的供体和治疗场景,未来也存在HMP与NMP联合使用于同一供体的应用前景。
4)心、肺、胰腺等其他器官的保存修复技术
由于器官保存维护和手术技术尚不成熟的限制,心脏、肺脏、胰腺等器官移植量总体较小,且增长较慢。心脏、肺脏和胰腺在疫情前2019年全球移植手术量分别为8722例、6800例和2323例,2015-2019年复合增长率分别为5.57%、7.74%及0.26%。此外,心脏、肺脏和胰腺的利用率较低,在美国每位捐献者捐出的可使用的器官平均数为心脏0.3个、肺脏0.44个、胰腺0.11个;在中国平均数为心脏0.11个、肺脏0.18个。这些器官移植领域还需依靠技术创新来突破瓶颈。
(2)移植器官保存液
器官保存液根据使用方式可以分为用于器官机械灌注的灌注液和用于器官冲洗及静态冷保存的保存液两类。
国际上主流的器官保存及灌注溶液品种
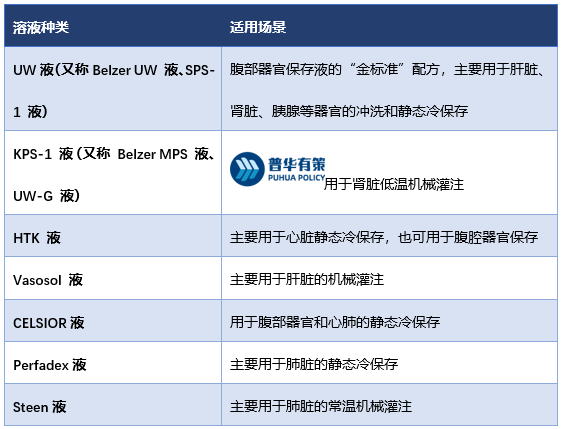
资料来源:普华有策
根据移植手术量测算,2020年全球SPS-1器官保存液在肾脏和肝脏移植领域的市场空间约为227,662升。
3、移植器官保存及修复市场空间
2020年开始由于新冠疫情对全球医疗系统的影响,各国的移植手术总量有所下降。考虑到器官移植的需求仍然庞大,一旦医疗系统恢复正常运作,地区间流动限制解除,器官移植手术量将快速恢复到疫情前水平。美国OPTN已公布的2021年移植手术量创下历史新高。
(1)公民器官捐献理念和政策的积极改变
器官捐献涉及社会、伦理、宗教、政治等多层次问题,立足于各国的文化和国情。西班牙、法国等每百万人口器官捐献率排名靠前的国家推行的是“默认同意”,即生前未明确表示拒绝捐献者均被推定为器官捐献者;美国大部分州采用了领取驾照时登记捐献器官意愿的制度。
目前已有多个国家的政策做出积极改变。荷兰和英格兰的新器官捐献法于2020年生效,推行“默认同意”。我国也正在持续积极宣传器官捐献的理念,以期望在长期增加器官捐献数量。
(2)器官获取分配体系的效率提升
我国正在大力调整器官获取和分配体系,《人体捐献器官获取与分配管理规定》《人体捐献器官获取收费和财务管理办法(试行)》等相继出台,致力于使OPO管理更透明,器官分配更公正;OPO发展更趋独立,省级OPO或联合OPO越来越多;供体器官机械灌注的决策从移植中心更多转移到非营利性质的OPO。这不仅可能提升器官获取和分配的效率,也可能增加供体器官的机械灌注率。
(3)边缘供体器官利用率增加
随着边缘供体器官保存修复和评估技术的发展,原本面临丢弃的器官通过修复和评估能够顺利移植,供体标准的范围随着技术发展可能逐渐扩大,利用率增加,器官移植手术量增加。
(4)器官移植领域技术突破
目前除了肾脏的保存修复和移植手术技术均较成熟之外,肝脏、心脏、肺脏、胰腺、小肠等器官的主流保存方法仍然是传统的静态冷保存,器官的冷缺血时间短,利用率低;并且手术难度较高,目前拥有移植开展资质并规模开展肝、心、肺移植手术的移植中心和移植医师数量仍较有限。胰腺、小肠的手术技术尚不成熟,在许多国家仅有个案报道。创新技术及产品的突破将给移植器官保存及修复市场带来新的增长点。
更多行业资料请参考普华有策咨询《2023-2029年器官保存修复医疗器械行业专项调研及投资前景预测分析报告》,同时普华有策咨询还提供产业研究报告、产业链咨询、项目可行性报告、十四五规划、BP商业计划书、产业图谱、产业规划、蓝白皮书、IPO募投可研、IPO工作底稿咨询等服务。